Qué es
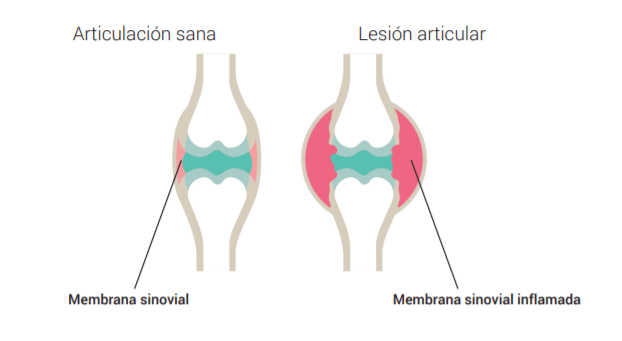
Artritis por definición es la inflamación de una articulación. Esto se manifiesta como cambios en la temperatura, aumento de tamaño, dolor y limitación para la función de dicha articulación. Son múltiples las causas de artritris desde traumatismos hasta una mala alimentación.
La artritis reumatoide es una enfermedad que se produce porque el sistema inmune reconoce como extrañas determinadas partes de las articulaciones produciendo una inflamacicón crónica. Se engloba en el grupo de las ERAS (Enfermedades Reumáticas Autoinmunes Sistémicas).
Afecta fundamentalmente a las articulaciones, pero puede no limitarse solo a estas, provocando síntomas generales, respiratorios, neurológicos, oculares y cutáneos.
La artritis reumatoide (AR) tiene una base genética, aunque tener determinados genes como el HLA DR4, no son condición suficiente para el desarrollo de la misma. Son necesarios otros factores ambientales adicionales para su aparición. Dentro de estos destacan el consumo de tabaco, la obesidad, dietas ricas en ultraprocesados, la inactividad física y las infecciones periodontales,
Es más frecuente en mujeres y suele aparecer en la mediana edad. Según el estudio EPISER sobre prevalencia e impacto de las enfermedades reumáticas, realizado por la Sociedad Española de Reumatología (SER), se estima que en España más de 300.000 personas padecen artritis reumatoide y cada año se diagnostican en torno a 20.000 casos nuevos.
Hasta la aparición de los tratamientos avanzados la artritis reumatoide ha sido la más incapacitante de las enfermedades reumáticas.
Síntomas
La AR es una enfermedad reumática crónica que se caracteriza por la afectación de las articulaciones periféricas (manos, pies, muñecas, hombros, codos, caderas y rodillas). Característicamente afecta a más de 5 articulaciones (poliartritis) de manera simétrica. Las articulaciones pueden ser grandes, medianas o pequeñas.
El dolor e hinchazón son secundarios a la inflamación de la membrana sinovial y rigidez sobre todo por la mañana o después de periodos prolongados de reposo.
Este proceso inflamatorio articular puede ser muy agresivo y destruir partes de los huesos que forman la articulación, en lo que conocemos como erosiones.
Suele cursar con periodos de exacerbación (“brotes”) y remisión.
Además, la inflamación crónica puede afectar a otros órganos como el corazón, el pulmón o el riñón. Es por esto que la artritis reumatoide se considera una enfermedad sistémica (o lo que es lo mismo, generalizada). En los casos muy activos puede provocar fiebre, cansancio, astenia, pérdida de peso y pérdida de apetito.
Diagnóstico
El diagnóstico de la AR es fundamentalmente clínico, y suele ir respaldado por pruebas complementarias como son el factor reumatoide, el péptido cíclico citrulinado y varios parámetros inflamatorios. Las radiografías son útiles para determinar la presencia de erosiones.
En ocasiones la inflamación articular no es fácil de determinar en la exploración física. En estos casos la ecografía musculoesquelética cobra un papel esencial, ya que ha demostrado ser capaz de detectar inflamación en casos en los que la exploración física falla.
Existen unos criterios de clasificación, que no deben usarse como diagnósticos, pero permiten comprobar con bastante exactitud la probabilidad de padecer AR.
Los avances en las técnicas de laboratorio y de imagen han permitido realizar diagnósticos más tempranos lo que ha mejorado el pronóstico de los pacientes con AR.
Prevalencia
Según el estudio EPISER sobre prevalencia e impacto de las enfermedades reumáticas, realizado por la Sociedad Española de Reumatología (SER), se estima que en España más de 300.000 personas padecen artritis reumatoide y cada año se diagnostican en torno a 20.000 casos nuevos, dato muy importante si tenemos en cuenta que la artritis reumatoide es la más incapacitante de las enfermedades reumáticas.
Tratamientos
Los objetivos del tratamiento de la AR son: controlar el dolor y la inflamación, evitar los brotes, mejorar la calidad de vida, evitar la aparición de daño articular, mantener la funcionalidad del paciente.
Para esto es importante realizar un plan de tratamiento integral y multidisciplinar que incluya alimentación saludable, control del peso, cambio de hábitos tóxicos (alcohol, tabaco, etc.), salud mental y farmacológico.
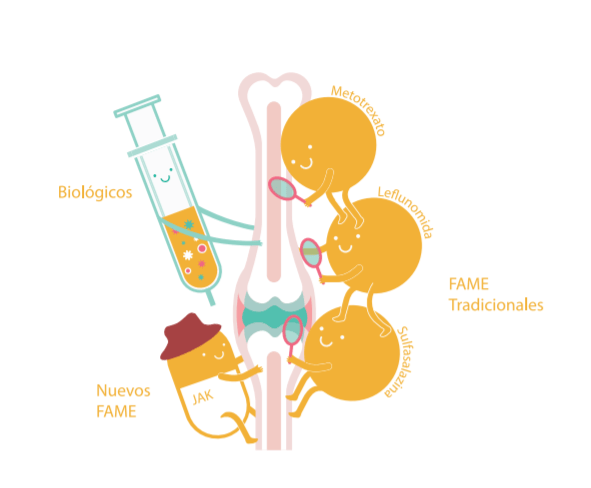
En lo que a la parte farmacológica se refiere existen cada vez mas opciones terapéuticas que permiten controlar casos severos. De forma general utilizaremos los fármacos modificadores de la enfermedad (FAME) sintéticos como primera opción, y en caso de fallo, mal control u otros problemas se plantearán los FAME avanzados (biológicos o inhibidores de kinasas).
En la gran mayoría de los casos la artritis reumatoide se puede tratar de forma muy eficaz, permitiendo que los pacientes tengan una vida prácticamente normal.
¿Qué es la artritis reumatoide? Dr. Carlos Marras

Consejos para pacientes con artritis reumatoide

Diagnóstico precoz de la artritis reumatoide. Dr. Ana Ortiz

AR y embarazo. Carmen Martínez (paciente de AR)

Relación médico-paciente en AR. Dr. José Luis Andréu

Importancia de la dieta en la artritis reumatoide

Consejos para pacientes con AR. Dra. Helga Codina

Artritis reumatoide y salud bucodental. Dra. Lilith Stange

Ejercicio físico para pacientes con AR. Dr. Pedro Zarco

AR y embarazo. Carolina Jiménez (paciente de AR)

Evolución de la artritis reumatoide. Dr. Raimon Sanmartí

Síntomas de la artritis

Documentos de interés

- Dossier informativo sobre la artritis reumatoide
- Preguntas frecuentes sobre Artritis Reumatoide
- Guía de consulta: Aprendiendo a convivir con la artritis reumatoide
- Preguntas frecuentes sobre artritis
- Decálogo para pacientes reumáticos en verano
- Pacientes con enfermedades reumáticas: Diez consejos para viajar con comodid
Asociaciones de pacientes
- Coordinadora Nacional de Artritis (Conartritis).
- Artritis Foundation
- Asociación artritis del Reino Unido
- Asociación madrileña de pacientes con Artritis Reumatoide
- Asociación malagueña de Artritis Reumatoide
- Asociación Salmantina de Pacientes con Artritis
- Liga de Enfermos Vizcaínos de Artritis Reumatoide
- Asociación sevillana de pacientes con Artritis Reumatoide
- Asociación de enfermos de artrite Pontevedra (ASEARP
Noticias relacionadas
- Nueva guía para tratar a los pacientes con artritis reumatoide.
- Las enfermedades reumáticas son muy prevalentes en España y se constata un incremento de pacientes con artritis reumatoide.
- Siete de cada diez personas con artritis reumatoide en España cree que su entorno más cercano no comprende el impacto emocional de la enfermedad
- El videofórum «De la A a la R», dirigido a personas con artritis y profesionales sanitarios, profundiza en el impacto de la artritis reumatoide
- Tabaco, obesidad y periodontitis son los principales factores ambientales que influyen en la artritis reumatoide
- Descubre lo que realmente importa a los pacientes con artritis reumatoide
- La dieta mediterránea es la mejor opción para las enfermedades de curso inflamatorio
- El consumo de tabaco aumenta el riesgo de sufrir enfermedades reumáticas y las agrava
- Los expertos recomiendan dieta mediterránea y ejercicio para las personas con artritis






